Mida õppida hoolduse koordinatsiooni pilootprojektist
Aastatel 2018–2019 viidi Eesti kuues piirkonnas ellu pilootprojekt, et katsetada hoolduse koordinatsiooni mudelit, mille rakendamine on üheks esimeseks sammuks sellise abisüsteemi loomisel, kus inimene saab õigel ajal õige teenuse ja eri valdkonnad töötavad koos ühiste eesmärkide nimel. Analüüsisin selleks vajalikke eeldusi, võttes aluseks 2019. aasta aprillis kuuelt hoolduskoordinaatorilt saadud kirjalikud vastused.
Kohila vallavanem, Tartu Ülikooli õppekava „Muutuste juhtimine ühiskonnas” magistrant
Kogemustest saadud tarkus on parem kui kaks õpitud tarkust
Iiri vanasõna
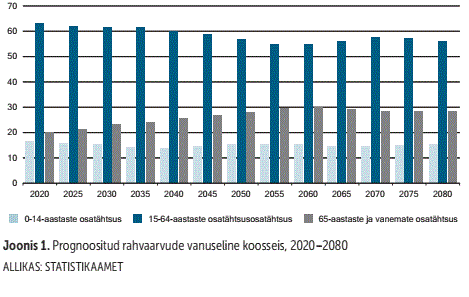
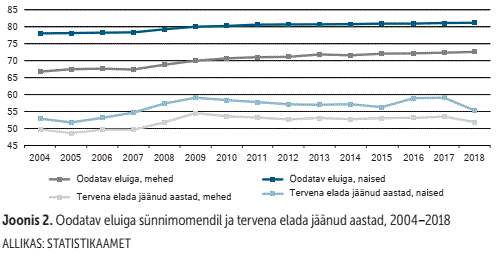
Demograafilistest prognoosidest järeldub, et lähiaastatel peame olema elanikkonna ealise struktuuri muutumise tõttu valmis ka muudatusteks ühiskonnas. Statistikaameti andmetel kasvab 65aastaste ja vanemate osatähtsus rahvastikus 2060. aastaks 20%-lt 30%-le. Elame küll kauem, kuid statistikaameti hiljutise info kohaselt meie tervena elatud aastad lühenevad (vt joonis 1 ja 2).
Järgmise paari aastakümne jooksul seega elanikkonna vananemisest põhjustatud pikaajalise hoolduse kulud kasvavad, mõjudes märkimisväärselt avaliku sektori eelarvele. Seega on väga oluline, et suudaksime juba praegu panustada inimeste vajadustest lähtuva ja jätkusuutliku pikaajalise hoolduse süsteemi loomisesse.
Pikaajalise hoolduse süsteemi kujundamine
Eesti pikaajalise hoolduse süsteemi analüüsiti Maailmapanga 2017. aastal korraldatud uuringus. See tõi esile, et probleemid ei tulene ainult rahapuudusest või teenuste vähesusest, vaid ka süsteemi ebaefektiivsest korraldusest. Pikaajalise hoolduse teenused on sotsiaal- ja tervishoiusüsteemi vahel killustunud ja ebapiisavalt lõimitud ning inimesed ei saa tihti tarvilikku abi õigel ajal. Kahe süsteemi lahusus ilmneb nii poliitika kujundamises, rahastamises, teenuste korralduses kui ka spetsialistide tegevuses. Puudub selge vastutus sotsiaal- ja tervisevaldkonna ühtse poliitika kujundamisel ning teenuste korraldamisel ja osutamisel.
Raha eraldamine riiklike ja kohalike omavalitsuste pikaajalise hoolduse tervishoiu- ja sotsiaalteenuste kulutuste katmiseks ei ole kahe sektori vahel koordineeritud, veel vähem integreeritud. Näiteks iseseisvat statsionaarset õendusabi ja koduõendust rahastab riik haigekassa eelarvest, samal ajal on sotsiaalteenuste rahastamine jagatud riigi ning omavalitsuste vahel ja olulise osa teenuste hinnast peavad inimesed ise tasuma.
Hooldusteenuste ühtlustamata rahastamine toob kaasa inimeste liigse edasi-tagasi liikumise tervishoiu- ja sotsiaalteenuste (nt hooldekodu ja õendushaigla) või tervishoiuasutuste vahel (näiteks statsionaarset õendusabi osutavate asutuste vahel), sest otsitakse odavamat teenust, mitte ei lähtuta kasutaja tegelikust vajadusest.
Pikaajalise hoolduse süsteemi killustatus avaldub ka sarnase sisuga kodu- ja kogukonnateenuste (koduõendus ning isikuabi- ja koduteenused) ning institutsionaalse hoolduse (üldhooldekodu ja õendushaigla) paralleelses pakkumises. Olukorda raskendavad ka sotsiaal- ja tervisevaldkonna erinevused haldustoimingutes ning infokommunikatsiooni tehnoloogia infrastruktuuris, professionaalsetes normides, spetsialistide sotsiaalses staatuses, töötingimustes ja -nõuetes, koolituses jne. See muudab aga hooldussüsteemi kasutaja jaoks keerukaks ja hoomamatuks.
Riigikantselei juurde 2015. aastal moodustatud hoolduskoormuse vähendamise rakkerühm rõhutas oma lõpparuandes vajadust arendada välja inimeste vajadustest lähtuv ning neid toetav hoolduse korraldus. Juhtiv roll inimesekeskses hoolduse korralduses peaks olema hoolduse koordinaatoril (edaspidi koordinaator), kes tagab, et inimene saaks talle vajalikku tuge ja head abi. Rakkerühm nägi, et koordinaatori tegevuse tulemusena võiks paraneda ravi ja hoolduse järjepidevus, väheneda dubleerimine ja kasvada tegevuste tulemuslikkus.
Pilootprojekti elluviimine
Katsetamaks, kas see praktikas nii ka realiseerub, viis sotsiaalministeerium alates 2018. aasta augustist kuni käesoleva aasta juulini riigi kuues piirkonnas ellu hoolduse koordinatsiooni pilootprojekti. Selle käigus loodi piirkondadesse koordinaatori ametikoht. Tema ülesanne oli talle projekti perioodil teatavaks saanud hooldusvajadusega inimeste abivajaduse hindamine InterRAI kontakthindamise instrumendi abil. Kui abivajadus tuvastati, tuli koordinaatoril koos piirkondliku võrgustikuga* koostada inimese terviklikke vajadusi hõlmava hooldus- ja tervishoiuteenuste plaan ning pakkuda inimesele ja tema lähedastele igakülgset tuge vajalike teenuste saamisel.
Sotsiaalministeerium soovis saada osalevatest piirkondadest vajalikku sisendit riikliku hoolduse koordinatsioonisüsteemi ettevalmistamiseks; sealhulgas ülevaadet projektis osalenud inimeste vajaduste ja toimetuleku hetkeseisust ning abistamisel tekkinud takistustest (nt puuduvad teenused, liiga väikesed teenusmahud, sobimatud eeltingimused vms).
Selle aasta aprillis küsitlesin Tartu Ülikooli magistriõppekava „Muutuste juhtimine ühiskonnas” õpingute raames kõiki kuut hooldusmudelit katsetavat koordinaatorit. Palusin neil vastata kirjalikult 11 avatud küsimusele. Küsimused puudutasid koordinaatorite töö korraldust, projekti tegevusi piirkonnas, koostööd võrgustikupartneritega, klientidele vajalikke sotsiaal- ja tervishoiuteenuste kättesaadavust ning ettepanekuid abistamise süsteemi tõhustamiseks. Järgnevalt tutvustan küsitluse mõnda olulisemat tulemust.
Pilootprojektist saadud kogemused
Eeldatavasti andsid pilootprojekti tulemused sotsiaalministeeriumile hea tagasiside pikaajalise hoolduse kitsaskohtadest. Koordinaatorid muutsid oma tegevusega projektis osalenud perede jaoks asjaajamise lihtsamaks ja paljudel juhtudel aitasid ka leida olukorrale lahendusi. Positiivsena tasub välja tuua ka seda, et koordinaatorite sõnul paranes tänu projektitegevusele koostöö eri valdkondade vahel ja kasvas asjaosaliste teadlikkus teenuste osutamise võimalustest.
„Arvan, et tänu minu tegevusele on koostöö politsei, KOVi, ohvriabi jt vahel muutunud paremaks.”
„Selleks, et süsteemid hakkaksid ühise eesmärgi nimel tööle, pidin ma palju infot jagama kõigi poolte vahel.”
Koordinaatorid tõid oma vastustes siiski välja ka mitmeid kitsaskohti, näiteks raskused teenuste leidmisel, vähene valmisolek koostööks ja takistused info saamisel ning vahetamisel.
Raskused sobivate teenuste leidmisel
Küsitlusest selgus, et koordinaatorite arvates on raske jõuda efektiivse abisüsteemini vaid hoolduskoordinaatori ametikoha loomisega, kui pakutavate teenuste maht ja valik ei ole piisav.
Eesmärgiks seati, et suure ja keerulise hooldusvajadusega täisealine inimene saaks õigel ajal õige sotsiaalhoolekande- ja tervishoiuteenuse ning eri süsteemid töötaksid koos ühiste eesmärkide nimel. Püstitatud eesmärki ei õnnestunud paraku paljudel juhtudel saavutada, sest nii tervishoiu- kui ka sotsiaalteenuste maht erines piirkonniti ega olnud kooskõlas abivajajate vajadustega. Nii tõi üks koordinaator näiteks välja, et: „piirkonnas on suur nõudlus isikuhooldusteenuste / hooldekodukohtade järele, kuid teenus on kallis (umbes kahekordne pension) ning teenuskohti on puudu. Pakutav koduteenus aga ei suuda pakkuda kõikjal ööpäevaringset abi seitse päeva nädalas.”
Sotsiaalteenustest on võimalik saada peamiselt koduteenust, kuid selle maht peaks olema suurem ja tingimused paindlikumad. Vaja oleks rohkem isikliku abistaja ja tugiisiku teenust. Üldhooldusteenust on võimalik küll saada, kuid probleem on see, et teenus pole paljudes piirkondades elukoha lähedal kättesaadav.
Tervishoiuteenuste puhul märgiti, et õendusteenuse vajadus on suurem, kui piirkonnas seda pakutakse. Soovida jätab ka perearstiteenuse kättesaadavus, eriti puudutab see perearstide koduvisiite. Maal on raskemini kättesaadavad ka tegevusteraapia ja füsioteraapia. Välja toodi ka probleem psühhiaatri teenuse kättesaadavusega.
Asjaosaliste vähene valmisolek koostööks
Vaatamata sellele, et projekti alguses korraldati asjaosaliste vahel võrgustikukohtumisi ja ühisseminare, märkisid vastajad, et projektitegevusi takistas eriti selle algusjärgus puudulik koostöö asjaosaliste vahel (perearst, pereõed, sotsiaalkindlustusamet, teenuseosutajad jt). Toodi välja, et koostöösuhted olenesid süsteemis töötavate inimeste koostöövalmidusest:
„Koostöötahe on olnud väga erinev, sõltub põhiliselt inimesest, kellega räägin. On ka neid, keda ma tõenäoliselt tüütan ja segan (kuigi palun abi inimese jaoks, kes ise ei saa seda teha). Mõnikord ei leiagi lahendust koostöö parandamiseks, kui teisel poolel tahe puudub.”
Koordinaatorid märkisid ka osalejate ebapiisavat ettevalmistust koostööks, süsteemse vaate puudumist: „võrgustike loomine toimus kliendijuhtumi pinnalt.”
Koostöö erines piirkonniti. Nii märkisid koordinaatorid, et lihtsam oli koostööd alustada piirkondades, kus olid tekkinud koostöösuhted vajalike partneritega juba varem ja kus klientide abistamisel oli kasutusel võrgustikutöö. Nii läks koostöö Tartus hästi käima, sest: „projektis osalevad pooled olid ise huvitatud ning motiveeritud ka juhtkonna tasandil.”
Tulevikule mõeldes pidasid koordinaatorid vajalikuks koostööpartnerite motiveerimist ja koolitamist, et: „olla ühises infoväljas ja asjadest ühte moodi aru saada.”
Samuti peeti oluliseks võrgustiku liikmete vastutuse selget kokkuleppimist: „praegu on koostöö loomise vastutus hoolduskoordinaatori peal.Tulevikus peaks igal osapoolel oma roll ja vastutus (kohustus) selge olema.”
Projektitegevus edenes halvemini piirkondades, kus koordinaator pidi tegutsema mitmes vallas, seal võisid eri projektipartnerite sidemed jääda nõrgaks ja see takistas tõhusat koostööd.
Välja toodi ka tugevalt juurdunud oma valdkonna keskset suhtumist – oma kitsama töölõiguga piirdumine takistas koordineeritud abistamist:
„Näiteks oli mitu olukorda, kus perearst edastas mulle info, et perekond vajab sotsiaalnõustamist, kuidas leida koht hooldekodusse. Koduvisiidil aga leidsin eest väga raskes seisundis patsiendi (neelamisraskused, lamatised jne), kes vajas kiiremas korras õendusabi. /…/ Sellist patsienti ei võta enamik hooldekodusid vastu, sest neil puudub tervishoiuteenuse osutamiseks luba ja pole vastavat meditsiinipersonali. Perearstil aga selline teadmine puudus.”
Abivajajate ja nende lähedaste loobumine abist
Koordinaatorid tõid välja ka juhtumeid, kus abivajaja ja/või nende lähedane ei soovinud projektis osaleda. Selleks oli erisuguseid põhjuseid. Nii näiteks tuli osalemiseks anda allkiri asjaomasele vormile, sageli tekkis aga olukord, kus keerulisena tunduva vormi tõttu ei olnud eakamad inimesed nõus allkirja andma.
Samuti võidi teenustest keelduda, sest näiteks ei soovinud abivajaja oma kodust lahkuda või ei peetud teenust veel vajalikuks, samas aga ei välistatud abi vastuvõtmist tulevikus. Kui teenuse eest tasumisel oli vaja omaosalust (nt üldhooldekodu teenus), siis esines juhtumeid, et teenuse eest ei soovitud tasuda.
Takistused infovahetusel
Eri valdkondade spetsialistide koostööd takistas ka ühise andmebaasi ja ühtsete põhimõtete/vormide puudumine abivajaduse hindamisel. Nii tõid vastajad välja, et suur probleem oli kliendiinfo vahetamine, sest puudusid tegevust toetavad IT-süsteemid.
Testikeskkonna tase ei olnud veel selline, et see oleks võimaldanud asjaosaliste tõhusat infovahetust ja koostööd: „suurimaks probleemiks on kliendi info vahetamine – ajamahukas täna, kuna puuduvad tegevust toetavad IT-süsteemid. Seega ka infovahetust, mis ei eeldanud arutelu, vaid lihtsalt informeerimist, pidi tegema e-kirja või telefoni teel.”
„Koostöö ideaalmudelis peaks olema hästi töötav ühine andmebaas. On mõistetav, et kõik osapooled ei saa kõiki andmeid näha, kuid võiks siis paika panna, kes mida näeb ja vajab ning andmebaas ära teha.”
Kokkuvõtteks: kuidas edasi?
Koordinaatorite vastuseid kokku võttes saab öelda, et abivajajate liikumise juhtimiseks eri üksuste ja asutuste vahel on vaja määrata osalejate vastutus, kehtestada universaalne hindamismetoodika ja luua andmebaas, mis võimaldaks nii tervishoiu- kui ka sotsiaalhoolekande spetsialistidele ligipääsu kliendi andmetele, sh teenuste plaanile, eesmärkidele, tulemustele. Kuni neid aluseid pole veel loodud, on raske tagada eri valdkondade kooskõlastatud tegevust, rääkimata tulevikueesmärgiks seatud integratsiooni.
Rakkerühma lõpparuandes rõhutatakse, et eesmärk on pakkuda lahendusi pikaajalise hoolduse süsteemi terviklikuks arendamiseks, seega peab ka reformi elluviimiseks mõeldud poliitikasuuniseid ja ettepanekuid käsitlema ühtse paketina vajalikest tegevustest.
Hoolduse koordinatsiooni projekti tegevus oli esimesi samme süsteemi muutmisel. Asjaolu tõttu, et süsteem veel ei toimi, kerkisidki projekti käigus mõistetavalt üles koordinaatorite märgitud probleemid.
Koordinaatorite vastustest saadud ettepanekud haakuvad rakkerühma suunistega – oluline on pakkuda teenuseid piisavas mahus, asjaosaliste vastutus tuleb kokku leppida, vaja on kehtestada universaalse hindamismetoodika ja luua andmete vahetamist võimaldav süsteem.
Artikkel on valminud TÜ „Muutuste juhtimine ühiskonnas” õpingute raames.
Viidatud allikad
European Commission. (2015). The 2015 Ageing Report: Economic and budgetary projections for the 28EU Member States (2013–2060). European Economy 3, Brussels: European Commission.
Riigikantselei (2017). Hooliva riigi poole. Hoolduskoormuse rakkerühma lõpparuanne. (02.01.2020).
Statistikaameti pressiteade nr 77, 20.06.2019. (02.01.2020).
Statistikaameti pressiteade nr 105, 4.09.2019.
(02.01.2020).
World Bank Group, Riigikantselei (2017). Reducing The Burden of Care in Estonia. Interim Report. (02.01.2020).
*Sellesse võrgustikku kuuluvad perearst, koduõde, sotsiaaltöötaja, hooldustöötaja, haiglate sotsiaaltöötajad jt spetsialistid, keda on vaja inimesele abi osutamiseks.