
Eetika köielkõnd sotsiaalteadustes
Teadustööd plaanides on oluline järgida eetikareegleid ja teada, mida erisuguseid uuringuid kavandades arvesse võtta ja mis kooskõlastusi on uuringute elluviimiseks tarvis.
Tallinna Tervishoiu Kõrgkooli õppejõud-dotsent, Tervise Arengu Instituudi inimuuringute eetikakomitee aseesimees
Eesti teadusasutuste esindajad allkirjastasid 2017. aastal „Hea teadustava” raamdokumendi, millega liitunud asutused lubasid „oma asutuses järgida, levitada, edendada ja juurutada head teadustava ning teha kõik väärkäitumise ennetamiseks, avastamiseks ja juhtumite korrektseks menetlemiseks”.
Hea teadustava allkirjastamine oli esimene suur samm teaduseetika põhimõtete ühtlustamiseks Eestis. Artiklis arutlen, mida see tähendab sotsiaalteaduste kontekstis ning kuidas uuringut disainides võtta arvesse teaduseetika aspekte.
Üldeetiliste väärtuste arvestamine ja hindamine
See, et teaduseetika põhimõtted on olulised, pole ilmselt mingi uudis kellelegi, kes teadustegevuses aktiivselt tegutseb. Teaduseetika põhimõtteid tuleb järgida ka rahvusvahelises teadustöös – seda on ilmselt kogenud igaüks, kes on soovinud publitseerida teadustöö tulemusi mõnes mainekas eelretsenseeritavas ajakirjas. Teadustöö eetilisi aspekte käsitlemata võib artikli esitamine olla isegi võimatu.
Tervisevaldkonna uuringute puhul lähtutakse meditsiinieetika põhimõtetest, mida käsitletakse põhjalikult eesti keeles ilmunud õpikus (Soosaar 2016) ning mis on eetikateemaga alustamiseks igati kohane materjal ka muude valdkondade uurijatele-üliõpilastele. Protseduuridele ja tervise füüsilisele kahjustamisele (sh nii looma kui ka inimese) lisaks on fookuses üldinimlikud ja -eetilised väärtused ja ka seadusest lähtuvad isikuandmete töötlemisega seotud asjaolud.
Kuigi sotsiaalteadustel on oma spetsiifika, siis usun, et järgnevalt kirjeldatud põhimõtted kehtivad teadustöös ka laiemalt – praegu ei piirdu uurimistöö eetika enam ammu uuritavate füüsilise „torkimisega”.
Andres Soosaar (2016, 50–59) toob oma õpikus Beauchampile ja Childressile tuginedes välja meditsiinieetika neli põhiprintsiipi: isikuautonoomia austamine, heategemine, mittekahjustamine ja õiglus.
- Isikuautonoomia austamine tähendab üksikisiku otsustusõigust uuringus osaleda, teisisõnu – inimese vabatahtlikku ja teadlikku nõusolekut olla uuritav (Beauchamp 2015). Sotsiaalteaduste kontekstis on oluline, et osalejatel oleks piisavalt infot teha vabatahtlik otsus uuringus osalemiseks, milleks tuleb inimesele uuringut (sh selle eesmärki, metoodikat, andmete kogumist, analüüsi, säilitamist ning hävitamist puudutavat infot, samuti uuringule kuluvat aega) tutvustada enne selle algust. Sobivaim viis on kasutada teadliku nõusoleku vormi (ingl informed consent), mis võimaldab esitada kogu info kompaktselt, selgelt ja lihtsalt, sh edastatakse osalejale uurija kontaktid. Nõusolekuvormi allkirjastavad nii osaleja kui ka uurijad. Selline kokkulepe annab tähenduse ka väitele „võite uuringus osalemisest igal hetkel loobuda”, sest inimesel on kahtluste korral või muudel isiklikel põhjustel võimalik uurijatega ühendust võtta, kui tal selleks soov tekib.
- Heategemise printsiip eeldab uuringust kasu saamist ning selles kasu-riski tasakaalu leidmist. Mittekahjustamise printsiibi eelduseks on kahju vältimine (Beauchamp 2015). Kasusaamise ja mittekahjustamise printsiibi tähendus võib tunduda sotsiaalteadustes mõnel juhul ähmane, kuid oluline on endalt küsida, kas kaasatud sihtrühm (nt mõne haigusega patsiendid) saab uuringust otsest ja/või kaudset kasu. Kas uuringu tulemusel võib juhtuda, et osaleja satub silmitsi diskrimineerimise vm sotsiaalse, emotsionaalse või füüsilise probleemiga? Kui vastused sellistele küsimustele ei ole piisavalt selged ja ühtmoodi mõistetavad, tuleb uuringu disainiga veel tööd teha, et uuring teeniks sihtrühma, mitte uurija isiklikku huvi, ega tekitaks sihtrühma kuuluvate inimeste stigmatiseerimist, diskrimineerimist, sotsiaalset tõrjutust, vaimseid või füüsilisi probleeme. Tänapäevases andmestunud maailmas on nende põhimõtete arvesse võtmine oluline ka siis, kui uuringuna koostatakse süstemaatiline kirjanduse ülevaade, sest ka sellise uuringu tulemused ühes järeldustega võivad põhjustada sihtrühmale eespool nimetatud probleeme.
- Õigluse printsiip lähtub õigluse ja õiguse põhimõtetest, nagu näiteks võrdsed võimalused uuringus osaleda ja uuringutulemustest kasu saada, kasude ja riskide õiglane jaotumine jne (Beauchamp 2015).
Teadustöö tegemise kontekstis võiks arvesse võtta, et eespool nimetatud printsiibid, mis loodi esialgu meditsiiniuuringuid silmas pidades, kätkevad endas füüsilise tervise kõrval emotsionaalset, vaimset kui ka sotsiaalset tervist ja heaolu. Sotsiaalteadustes tehtavates uuringutes tuleb uuringu eesmärke püstitades ja selle disaini valides sageli just neid aspekte arvesse võtta. Eetiliste aspektide kaalumist, arvesse võtmist ja hindamist tuleks võtta väga tõsiselt.
Sotsiaaluuringutes, kus käsitletakse inimeste terviseandmeid ja -seisundeid, sekkutakse neisse (sh mittemedikamentoosselt ja/või mitteinvasiivselt) ning tehakse sekkumiseelseid ja -järgseid (eri terviseseisundite) mõõtmisi, on eetikakomitee kooskõlastuse taotlemine möödapääsmatu.
Eespool toodu alusel saabki väita, et teatud mõttes on eetiliste asjaolude arvesse võtmine ja hindamine sotsiaalteadustes isegi keerulisem, sest uuringus võib esineda n-ö „hall ala”, mille tõttu võib olla keeruline hinnata, kas, kellelt ja mis kooskõlastust on uuringule vaja. Üldreegliks tuleks siiski pidada seda, et uuringud, mis käsitlevad inimeste terviseteemasid või korraldatakse haavatavate sihtrühmade seas, vajavad eetikakomitee kooskõlastust.
Uuringute mõistes haavatavate sihtrühmade hulka kuuluvad erisuguste (krooniliste) haigustega patsiendid, k. a vaimse tervise häirete ja puudega inimesed, alaealised, aga ka ajateenijad, vangid, (kaas)üliõpilased – kõik, kelle puhul on keerulisem põhiprintsiipe kohaldada (nt osalemine ei ole vabatahtlik või on võimalik manipulatsioon, ebaproportsionaalne kasu-riski suhe, uuritava väär või ebapiisav arusaamine uuringu eesmärgist ja andmete kasutamisest jne).
Isikuandmete kogumine ja töötlemine
Isikuandmete kasutamine teadusuuringutes ja sellega seonduv on Eestis seadusega reguleeritud. 2018. aasta 25. maist kehtib Euroopa Liidus isikuandmete kaitse üldmäärus (IKÜM, ingl General Data Protection Regulation, GDPR), millest lähtudes muutus 2019. aasta alguses ka Eesti isikuandmete kaitse seadus. Seaduse järgi tegutsemine aitab uurijal kõik asjakohased aspektid läbi mõelda.
Esimene ja olulisim küsimus – kas üldse peab uusi andmeid koguma? See võib tunduda üllatav küsimus, kuid tänapäevases andmestunud maailmas ja eriti meie digiriigi kontekstis tasuks sellele mõelda enne suuremahuliste küsitluste plaanimist, sest olemasolevate andmete teisene analüüs uurimisülesande täitmiseks ei ole ju kuidagi alaväärsem teadustegevus. Vastupidi – see näitab valdkonna uuringutega kursis olemist.
Oluline on meeles pidada, et ka sel juhul tuleb läbi mõelda andmekaitsega seotud asjaolud, lähtuda oma tegevuses seadusest ja hankida uuringu elluviimiseks vajalik luba (või load).
Kui siiski tundub, et täiesti uue uuringu tegemine on põhjendatud ja teisiti ei saa, tuleks kaaluda eri sotsio-demograafiliste andmete kogumise ulatust ja vajadust. Uuringu disainimisel tasub mõelda, kas kõiki kogutud andmeid vajatakse tulemuste tõlgendamisel ja järelduste tegemisel. Teatud juhtudel võib see kehtida ka selliste „tavaliste” andmete puhul nagu sünni- ja elukoht, vanus ja sugu.
Andmete kogumisele lisaks on meie digiküllastunud maailmas oluline ka see, kuidas andmeid hoitakse, kuhu salvestatakse, kellele ja kuidas on neile ligipääs, kuidas uurijad andmeid vahetavad, kuidas ja millal eemaldatakse andmetelt tuvastamist võimaldav info, kes seda teeb, kas andmed anonümiseeritakse (st isikut iseloomustada/tuvastada võivad andmed kustutakse) või pseudonüümitakse (st isikut saab kaudselt tuvastada, näiteks lisateabe abil või väga spetsiifilise valimi korral ka muude tunnuste järgi; pseudonüümimisega on tegu näiteks siis, kui vastajad/ankeedid kodeeritakse) ning kuidas ja millal kogutud andmed hävitatakse.
Need andmete kogumise ja töötlemise asjaolud tuleks kindlasti läbi mõelda ja kooskõlastuse vajaduse korral ka komiteele lahti seletada. Kui tegu on teadliku nõusolekuga, peavad andmete kogumise ja töötlemise asjaolud olema selged ka uuringus osalejatele – selgelt ja lihtsalt sõnastatud selgitus peab sisalduma teadliku nõusoleku vormis, milles osaleja annab nõusoleku nii uuringus osalemiseks kui ka oma andmete töötlemiseks.
Kooskõlastuse küsimine teadustööle
Joonisel 1 on esitatud võimalik kooskõlastuse kulg, mida tuleks uuringu ajalist raamistikku kavandades arvesse võtta.
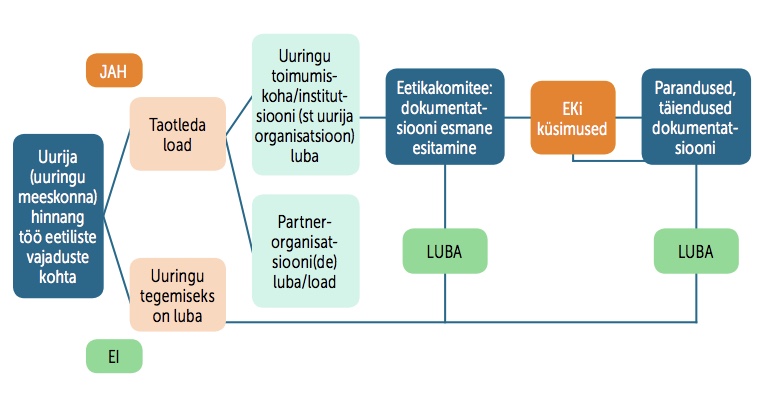
Uuringu tegemiseks tarvilikud load ei ole seotud ainult uuringu eetilise küljega – ka uuringu elluviimisesse kaasatud institutsioonid nõuavad sageli, et uuringu kava oleks enne eetikakomitee kooskõlastust kinnitatud organisatsioonides endis. Kõigi osalevate asutuste kinnitused peavad olema ka eetikakomiteele esitatavates dokumentides.
Taotluse peavad allkirjastama kõigi kaasatud asutuste allkirjaõiguslikud isikud (või asjaomase volituse korral volitatud isikud) digikonteineris või paberil ja skannituna. Kui asutus väljastab eraldi loa, võib esitada selle koos dokumentidega.
Lisainfot nõutud dokumentide ja info kohta leiab eetikakomiteede kodulehtedelt:
- www.tai.ee/et/instituudist/tai-inimuuringute-eetikakomitee
- www.ut.ee/et/teadus/eetikakomitee
- www.tlu.ee/tallinna-ulikooli-eetikakomitee.
Enne 2019. aastat oli vaja taotleda eraldi load nii eetiliste aspektide (uuringu disain, metoodika, mõõdikud, uuritavad jne) kui ka isikuandmete töötlemise põhimõtete osas – esimene luba saadi valdkonna eetikakomiteelt, mis hindas küll üldisemalt andmekaitse osa (eriti seda, mis puudutas teadlikku nõusolekut, st uuringus osalemist andmesubjekti nõusolekul) ja teine Andmekaitse Inspektsioonilt (AKI).
Pärast uue seaduse jõustumist rakendus kord, mille kohaselt eetikakomitee hindab ka isikuandmete töötlemisega seotud asjaolusid, kui luba antakse uuringule, milles töödeldakse isikuandmeid andmesubjekti nõusolekuta. Sellises uuringus (nt uuring registriandmete alusel) tuleb andmekaitse asjaolud kirjeldada valdkonna eetikakomiteele esitatavas taotluses ning AKI luba enam eraldi vaja pole.
AKI luba on tarvis, kui valdkonnal pole eetikakomiteed ja/või juhul, kui uuring ei vaja eetikakomitee kooskõlastust.
Eestis tegutseb kaks inimuuringute eetikakomiteed: Tallinnas Tervise Arengu Instituudi inimuuringute eetikakomitee (TAIEK) ja Tartus Tartu Ülikooli inimuuringute eetika komitee. Mõlemad komiteed võtavad taotlusi teadustööde hindamiseks vastu üle Eesti. 2019. aasta lõpus tööd alustanud Tallinna Ülikooli eetikakomitee hindab eeskätt ülikooli enda teadusuuringuid.
Inimuuringutega seotud eetikakomiteedele lisaks tegutseb Eestis veel Eesti bioeetika ja inimuuringute nõukogu (EBIN) (Sotsiaalministeerium 2019). Tervise infosüsteemi eetikakomitee tööd reguleerivad õigusaktid praegu enam ei kehti (Tervise infosüsteemi … 2019). EBIN hindab geenivaramu uuringutele lisaks ka tervise infosüsteemi töid ja annab nõu „globaalsetes” eetikaküsimustes.
Seega tuleb inimesi kaasavate, nende elu ja tervisega seotud küsimuste uurimise ja seonduva andmekogumise korral pöörduda mõne eetikakomitee poole, esitades selleks nõutud dokumendid ja oodata seejärel tagasisidet kohese loa või täpsustavate küsimuste ja kommentaaride näol. Viimased aitavad märgata oma teadustööga seotud olulisi asjaolusid, mis on jäänud vajaliku tähelepanuta ja millega tegelemine aitab parandada uuringu disaini.
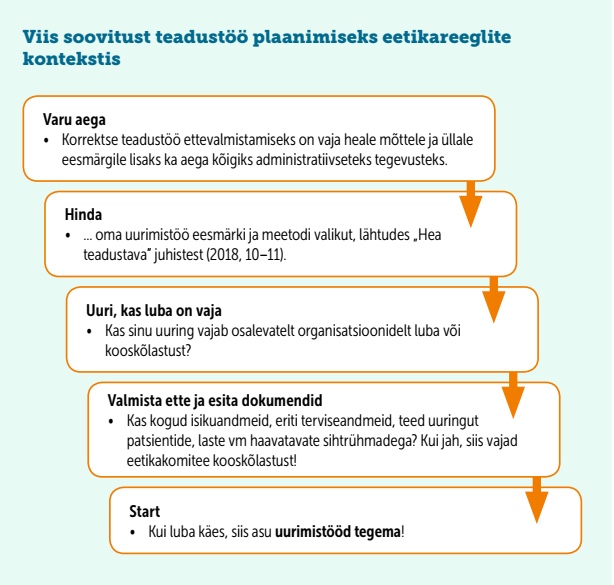
Uuringut kavandades võib teadustöö eetiliste külgedega tegelemine tunduda keerukas, kuid eespool toodut arvesse võttes on võimalik hoida tasakaalu ja vältida kukkumist. See omakorda tagab aga köie eduka ületamise ja ajakohaste teaduseetika nõuetega kooskõlas oleva uuringu elluviimise – olgu selleks kõrgharidustaseme lõputöö kaitsmine või tulemuste publitseerimine mainekas teadusajakirjas.
Artikkel ilmus ajakirjas Sotsiaaltöö nr 4/2020
Viidatud allikad
Beauchamp, T.L. (2015). The „Four Principles” Approach to Health Care Ethics. Raamatus: Ashcroft, R., Dawson, A., Draper, H. ja McMillan J. (toim.) Principles of Health Care Ethics, 2nd edition., 3–12. Chichester: John Wiley & Sons.
Hea teadustava (2017). www.eetika.ee/sites/default/files/www_ut/hea_teadustava_trukis.pdf (02.04.2020).
Isikuandmete kaitse üldmäärus (2016). www.aki.ee/sites/default/files/dokumendid/reform/isikuandmete_kaitse_uldmaarus_2016_679_0.pdf (02.04.2020)
Soosaar. A. (2016). Meditsiinieetika. Tartu: Tartu Ülikooli Kirjastus
Sotsiaalministeerium (2019). Minister Kiik kinnitas Eesti bioeetika ja inimuuringute nõukogu koosseisu. www.sm.ee/et/uudised/minister-kiik-kinnitas-eesti-bioeetika-ja-inimuuringute-noukogu-koosseisu (09.04.2020)
Tervise infosüsteemi eetikakomitee töökord, komitee liikmete arv ja määramise kord (2019). Riigi Teataja. www.riigiteataja.ee/akt/13027523?leiaKehtiv (09.04.2020).
